湿疹有渗出液怎么涂药:湿疹有渗出液?正确涂药方法全解析,告别反复困扰!
湿疹是一种常见的皮肤炎症性疾病,瘙痒、红肿、干燥是其典型症状,当湿疹出现渗出液时,情况会变得更加棘手,不仅瘙痒加剧,还可能引发感染,给患者带来更大的痛苦,当湿疹出现渗出液时,我们该如何正确地涂药呢?本文将为您详细解析。
理解湿疹渗出液
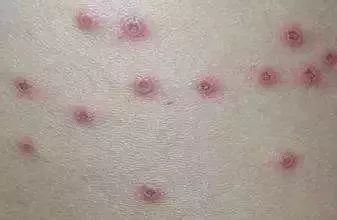
需要明白什么是渗出液,当湿疹炎症比较严重时,真皮层的血管扩张、通透性增加,组织液会渗出到皮肤表面,形成湿润、发亮的区域,有时甚至会像水泡一样,这些渗出液是炎症反应的产物,但也为细菌滋生提供了条件。
核心原则:清洁、干燥、防护、用药
处理有渗出液的湿疹,涂药前的准备工作至关重要,遵循以下原则:
-
清洁患处:
- 用温和、无刺激的肥皂或清洁剂清洗患处,去除污垢和过多的渗出液。
- 清洗后,用干净的毛巾轻轻拍干,避免用力擦拭,以免刺激皮肤或擦破水泡/糜烂面。
- 对于大量渗出液,可以考虑使用生理盐水或温和的收敛性溶液(如医生推荐的硼酸溶液)湿敷,以帮助清除表面过多分泌物,收敛皮肤,减少刺激,为后续用药创造条件,湿敷时间不宜过长,一般5-10分钟即可,每天2-3次。
-
保持干燥:
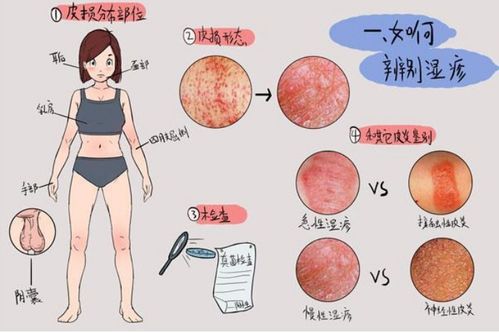
- 清洁并擦干后,应确保患处完全干燥再涂药,湿气会溶解药膏,影响药效,也可能刺激皮肤。
- 可以使用爽身粉(选择无香料、无刺激的医用级滑石粉或氧化锌粉)轻轻薄薄地扑在干燥的患处,帮助吸收多余湿气,但避免吸入粉尘。
-
选择合适的药物: 这是关键步骤,必须在医生诊断和指导下选择和使用药物,切勿自行随意购买和使用药膏。
-
急性期、有渗出的湿疹:
- 首选:弱效或中效糖皮质激素药膏(如医生处方的氢化可的松、曲安奈德等),这类药膏具有抗炎、抗过敏、止痒的作用,能有效控制炎症,减少渗出,注意:避免在面部(尤其是婴幼儿)、感染部位、破损部位长期大剂量使用强效激素。
- 辅助:抗菌药膏或溶液,如果渗出液较多,或者有继发感染的迹象(如红肿、疼痛、流脓、发热),医生可能会联合使用或单独使用抗菌药物,这可能包括:
- 外用抗生素软膏(如莫匹罗星软膏、夫西地酸乳膏等)。
- 抗菌洗剂或溶液(如含氯己定、聚维酮碘的溶液)进行湿敷。
- 氧化锌油或油剂:具有收敛、保护、干燥、抗刺激的作用,可以覆盖在渗出液表面,形成保护层,减少摩擦和刺激,也有一定的抗炎效果。
-
渗出液吸收后,进入恢复期:

- 继续使用糖皮质激素药膏控制炎症,但强度可酌情降低。
- 保湿非常重要,选择无刺激、高保湿的护肤品(如凡士林、尿素霜、神经酰胺类乳霜)来修复皮肤屏障,预防复发,即使在有炎症时,也可以在医生指导下,在涂抹激素药膏后或单独使用保湿剂。
-
-
正确涂药方法:
- 用量适中:取药膏或乳膏于指尖或专用涂抹工具上,轻轻涂抹一层薄薄的药物覆盖在患处即可,无需过厚。
- 均匀涂抹:将药物轻轻揉搓或按压在皮肤上,确保药物与患处充分接触。
- 频率遵医嘱:严格按照医生指示的用药频率(如每日1-2次)进行涂抹,不要自行增减。
- 避免接触:涂药后避免用手抓挠,也要避免衣物、床单等摩擦患处,洗手时最好戴手套。
-
注意观察与复诊:
- 密切观察湿疹的变化:渗出是否减少、红肿是否消退、瘙痒是否缓解、有无新的感染迹象。
- 如果症状没有改善,或者出现发热、感染扩散等情况,应及时复诊,调整治疗方案。
需要避免的误区
- 自行挤压或搔抓渗出部位: 这只会加重炎症,增加感染风险。
- 滥用强效激素: 长期大面积使用可能导致皮肤萎缩、色素沉着等副作用。
- 频繁涂药或过度清洁: 这会破坏皮肤屏障,反而加重湿疹。
- 忽视保湿: 保湿是湿疹管理的基础,尤其在急性期过后更为重要。
湿疹伴有渗出液时,正确的涂药方法是控制病情、加速康复的关键。最重要的一点是寻求皮肤科医生的帮助,明确诊断,制定个性化的治疗方案,在医生指导下,结合规范的清洁、干燥、用药和护理,才能有效控制湿疹,减少渗出,避免复发,提高生活质量。
希望以上信息能帮助您更好地理解和处理湿疹伴有渗出液的情况,请务必以专业医生的意见为准!
相关文章:
文章已关闭评论!